Inhaltsverzeichnis
Wichtigste Erkenntnisse
- Eine aktuelle Meta-Analyse in The Lancet Psychiatry findet kaum Belege für die Wirksamkeit von Cannabis bei psychischen Erkrankungen wie Depressionen oder Angststörungen – doch internationale Experten erheben schwerwiegende methodische Einwände.
- Die Studie fasst THC und CBD pauschal zusammen, obwohl sie teils gegensätzliche Wirkungen für die Gesundheit der Patienten haben. Für CBD allein zeigen Studien durchaus angstlösende Effekte, die in der Gesamtbetrachtung untergehen.
- Klinische Doppelblindstudien (RCTs) fehlen bei Cannabis und Cannabinoiden aus strukturellen Gründen: jahrzehntelange Prohibition, fehlende Patentierbarkeit und die Komplexität der Inhaltsstoffe. Eine echte Verblindung ist bei THC-haltigen Produkten zudem kaum möglich.
- Zahlreiche Beobachtungsstudien und Registerdaten (Real-World Evidence) zeigen signifikante Verbesserungen bei Patienten mit psychischen Erkrankungen wie Angststörungen, PTBS und Schlafproblemen – diese realen Patientendaten werden von der Meta-Analyse systematisch nicht erfasst.
- Auch die Studie selbst bestätigt Hinweise auf einen Nutzen bei Tourette-Syndrom, Schlafstörungen, Autismus und Cannabisabhängigkeit – und betont den dringenden Bedarf an weiterer Forschung.
Hol dir dein Cannabis Rezept schon ab 9,95 €
Ärzte sind gerade online
Ein Kommentar von Dr. Sebastián Marincolo
Die Veröffentlichung der Lancet-Psychiatry-Studie am 17. März 2026 löste im deutschsprachigen Raum eine bemerkenswerte Kettenreaktion aus: Ein einziger DPA-Agenturtext mit der Kernbotschaft „Kaum Nutzen von Cannabis bei psychischen Leiden" wurden einem breiten Spektrum deutscher Medien nahezu wörtlich und ohne eigenständige wissenschaftliche Einordnung übernommen.
Die methodischen Schwächen der Studie, die Kritik namhafter Experten und die fundamentale Unterscheidung zwischen „es fehlt Evidenz" und „Unwirksamkeit ist bewiesen" gingen dabei fast vollständig unter. Diese Berichte, unter anderem im Handelsblatt, beziehen sich auf eine groß angelegte Meta-Analyse eines australischen Forschungsteams um Dr. Jack Wilson, die am 17. März 2026 im renommierten Fachjournal The Lancet Psychiatry veröffentlicht wurde (1). Doch ein genauerer Blick hinter die Kulissen der Wissenschaft zeigt: Die Realität ist weitaus komplexer, als es diese plakativen Überschriften vermuten lassen.
In diesem Artikel erfährst Du, warum die Studie erhebliche methodologische Schwächen aufweist, warum namhafte internationale Forscher die Schlussfolgerungen kritisieren und welche Gegenstudien ein anderes Bild zeichnen.
Was besagt die neue Lancet-Psychiatry-Studie?
Die Studie trägt den Titel „The efficacy and safety of cannabinoids for the treatment of mental disorders and substance use disorders: a systematic review and meta-analysis“ und wurde von einem Team um Dr. Jack Wilson vom Matilda Centre for Research in Mental Health and Substance Use der University of Sydney durchgeführt (2). Es handelt sich um eine systematische Übersichtsarbeit und Meta-Analyse, die 54 randomisierte kontrollierte Studien (RCTs, das steht für "Randomized Clinical Trials") mit insgesamt 2.477 Patienten aus dem Zeitraum von 1980 bis 2025 auswertete. Die Forscher fanden keinen belegbaren Nutzen von medizinischem Cannabis bei Depressionen, Angststörungen oder posttraumatischen Belastungsstörungen (PTBS) (2).
Lediglich bei Cannabis-Gebrauchsstörungen, Tic-Störungen, Autismus und Schlafproblemen zeigten sich leichte positive Effekte. Gleichzeitig warnten die Autoren vor einem erhöhten Risiko für Nebenwirkungen und kamen zu dem harten Urteil, dass der routinemäßige Einsatz von Cannabis bei psychischen Erkrankungen „selten gerechtfertigt“ sei (2). Doch wie aussagekräftig sind diese Ergebnisse wirklich?
Welche methodologischen Schwächen hat die Meta-Analyse?

Die methodologischen Schwächen der Lancet-Studie unterminieren die harten Schlussfolgerungen der Autoren erheblich. Eine Meta-Analyse ist immer nur so gut wie die Studien, die sie zusammenfasst – und hier liegt das Hauptproblem.
THC und CBD in einen Topf geworfen
Prof. Dr. Kirsten Müller-Vahl, eine der führenden Expertinnen für cannabinoidbasierte Medizin an der Medizinischen Hochschule Hannover, kritisiert, dass THC und CBD in der Analyse pauschal gemeinsam bewertet wurden, obwohl sie „sehr unterschiedliche und zum Teil sogar gegensätzliche Wirkungen“ haben (3).
Während THC psychoaktiv wirkt und Angstsymptome unter Umständen verstärken kann, hat CBD eher beruhigende Eigenschaften. Auch Ziva Cooper, Professorin für Psychiatrie und Direktorin des UCLA Center for Cannabis and Cannabinoids, bestätigt: Die Studie suggeriert, dass Cannabinoide insgesamt bei Angststörungen nicht wirksam seien, doch bei isolierter Betrachtung einzelner Verbindungen wie CBD verändere sich das Bild deutlich (4).
Dies allein stellt schon eine extreme methodologische Schwäche der Studie dar, aber leider gibt es noch einiges mehr zu bemängeln.
Zu wenige Studien, zu wenige Patienten
Ryan Vandrey, Professor für Psychiatrie an der Johns Hopkins University, beschreibt die Datenlage als beschämend dünn – angesichts der Tatsache, dass Cannabis weltweit millionenfach zu therapeutischen Zwecken eingesetzt wird (4).
Für Depression lag in der gesamten Analyse nicht eine einzige verwertbare Studie vor (4). Die 54 eingeschlossenen Studien umfassen lediglich 2.477 Patienten, verteilt auf zehn verschiedene Störungsbilder. Zum Vergleich: Für die Zulassung eines einzelnen Antidepressivums werden typischerweise mehrere Tausend Probanden untersucht.
Orale Präparate statt realer Anwendung
Wilson räumt selbst ein, dass die untersuchten Cannabismedikamente überwiegend orale Formulierungen waren – Kapseln, Sprays oder Öle (5). In der Realität nutzen die meisten Patienten jedoch inhaliertes Cannabis. Die Art der Anwendung von Medizinal-Cannabis und cannabinoiden Medikamenten beeinflusst Wirkungseintritt, Bioverfügbarkeit und Dosierbarkeit erheblich.
Ergebnisse aus Studien mit oralen Präparaten lassen sich daher nur eingeschränkt auf den Behandlungsalltag übertragen.
Das Verblindungsproblem: Warum klinische Cannabis-Studien strukturell scheitern
Ein Problem, das fast alle RCTs mit Cannabis betrifft, ist die sogenannte Verblindung. In einer idealen Studie wissen weder Arzt noch Patient, ob ein echtes Medikament oder ein Placebo verabreicht wird. Bei THC-haltigen Produkten ist dies jedoch kaum möglich: THC hat spürbare psychoaktive Effekte, und Patienten merken in der Regel schnell, ob sie das echte Medikament erhalten haben (6).
Müller-Vahl wies in einer eigenen Publikation zur CANNA-TICS-Studie darauf hin, dass sich Patienten durch frei verkäufliche THC-Urintests sogar gezielt selbst entblinden können (6). Wenn Studienteilnehmer aber wissen, was sie einnehmen, verzerrt dies die Ergebnisse massiv. Dieses strukturelle Problem führt dazu, dass der „Goldstandard“ der medizinischen Forschung bei Cannabis systematisch an seine Grenzen stößt.
Warum fehlen klinische Studien zu Cannabis überhaupt?
Wenn man die Lancet-Studie liest, könnte man meinen, Cannabis sei einfach schlecht erforscht, weil es nicht wirkt. Die Realität ist jedoch, dass randomisierte klinische Studien bei Cannabis aus massiven strukturellen Gründen fehlen, hier sind einige davon:
- Jahrzehntelange Prohibition: In den USA und vielen anderen Ländern war Cannabis als „Schedule I“-Droge eingestuft – die höchste Restriktionsstufe. Dies machte die Forschung über Jahrzehnte extrem bürokratisch und für viele Wissenschaftler schlicht unmöglich (7).
- Fehlende Patentierbarkeit: RCTs kosten oft hunderte Millionen Euro. Naturstoffe wie Cannabis lassen sich nicht exklusiv patentieren – ohne Patentschutz fehlt der Pharmaindustrie der finanzielle Anreiz (8).
- Phytokomplexität: Medizinisches Cannabis ist ein Gemisch aus über 100 Cannabinoiden, Terpenen und Flavonoiden, die im „Entourage-Effekt“ zusammenwirken. Dieses Zusammenspiel lässt sich im starren Format einer Einzelwirkstoff-Studie kaum abbilden (8).
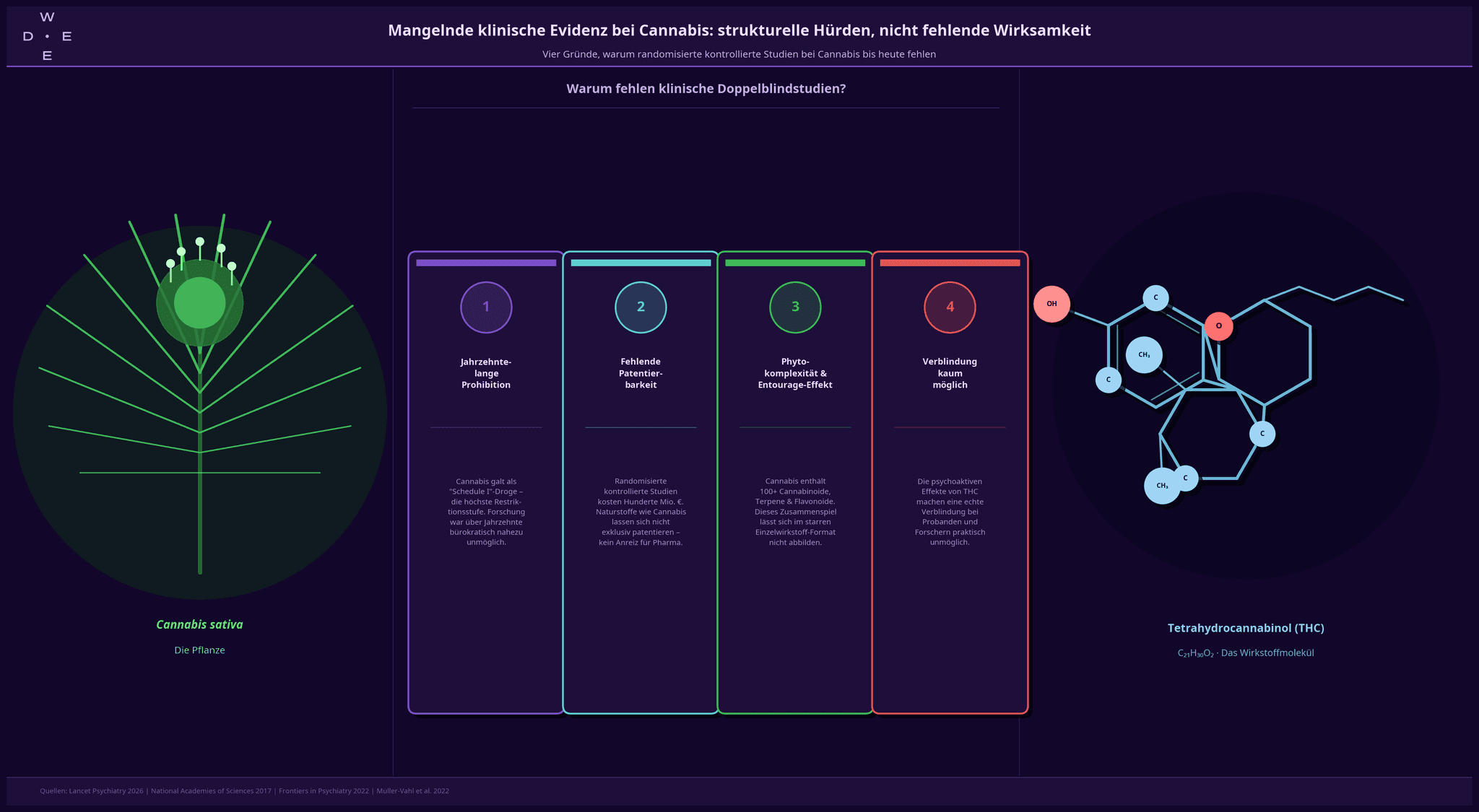
Devan Kansagara, Professor an der Oregon Health and Science University und Leiter eines VA-finanzierten Projekts zur Cannabisevidenz, bringt es auf den Punkt: Cannabis sei keine einzelne Substanz, sondern eine extrem komplexe Pflanze mit vielen Wirkstoffen. Die pauschale Zusammenfassung in einer Meta-Analyse verdecke Unterschiede, die therapeutisch hochrelevant sein könnten (4).
Welche Gegenstudien belegen die Wirksamkeit von Cannabis?
Während die Lancet-Studie ein düsteres Bild zeichnet, gibt es zahlreiche andere Studien, die ein ganz anders Bild liefern – auch aus dem Bereich der RCTs, vor allem aber aus systematischen Erfassungen des realen Behandlungsalltags (Real World Evidence).
CBD bei sozialer Angststörung: konkrete Studienergebnisse
- Mehrere Forschergruppen um José Alexandre Crippa und Mateus Bergamaschi von der Universität São Paulo haben in randomisierten, doppelblinden Studien gezeigt, dass CBD bei Patienten mit sozialer Angststörung die Angstsymptome während simulierter öffentlicher Redensignifikant reduziert– auf ein Niveau, das gesunden Kontrollpersonen nahekommt (10,11).
- Eine japanische Studie bestätigte diese Befunde über vier Wochen bei Jugendlichen mit sozialer Angststörung (12).
- Eine systematische Übersichtsarbeit fasst zusammen, dass die bisherige Literatur die angstlösende Wirkung von CBD sowohl bei gesunden Probanden als auch bei diagnostizierten Angstpatienten stützt (13).
Diese spezifischen Ergebnisse gehen in der pauschalen Lancet-Auswertung unter.
Tourette-Syndrom: über 20 Jahre konsistente Hinweise
Die Forschung von Müller-Vahl zeigt seit über 20 Jahren konsistente Hinweise, dass THC und THC/CBD-Kombinationen Tics beim Tourette-Syndrom lindern können (9,14). Die europäischen klinischen Leitlinien erkennen Cannabinoide mittlerweile als experimentelle Therapieoption an.
Real-World Evidence: Daten aus dem Behandlungsalltag
Besonders Daten aus großen Patientenregistern zeigen ein anderes Bild als die oft realitätsfernen RCTs:
- Eine Auswertung des UK Medical Cannabis Registry (2025) mit 269 PTBS-Patienten zeigte signifikante Verbesserungen bei PTBS-Symptomen, Angstzuständen, Schlafqualität und allgemeiner Lebensqualität (15).
- Auch bei Patienten mit generalisierter Angststörung und Depressionen zeigten Registerdaten deutliche Verbesserungen (16).
- Ein systematischer Review von De Bode et al. (2025) bestätigte, dass CBD akute Linderung bei Angstzuständen verschaffen kann und die Kombination aus CBD und THC den Schlaf verbessert (17).
- Zudem hat die FDA Ende 2024 eine neue Phase-2-Studie mit 320 US-Veteranen genehmigt, die erstmals inhaliertes Cannabis bei PTBS unter kontrollierten Bedingungen untersucht (18).
Wie ist die hohe Zahl an Selbstmedikation zu bewerten?

Ein weiterer Faktor, den klinische Studien oft ignorieren, ist die Lebensrealität der Patienten. Allein in Deutschland nutzen geschätzt 4,5 Millionen Menschen Cannabis, die Mehrheit davon ohne ärztliche Verschreibung (19). In den USA und Kanada haben 27 Prozent der 16- bis 65-Jährigen Cannabis zu medizinischen Zwecken verwendet, rund die Hälfte davon für psychische Beschwerden (2).
Die häufigsten Gründe für die Selbstmedikation sind Angstzustände (52 Prozent), Depressionen (40 Prozent) und PTBS (17 Prozent) (20). Diese massenhafte Selbstmedikation ist ein starkes Indiz dafür, dass Patienten einen spürbaren Nutzen erleben.
Fazit
Ein fundamentaler Grundsatz der Wissenschaft lautet: Absence of evidence is not evidence of absence – das Fehlen von Evidenz bedeutet nicht, dass die Wirksamkeit fehlt.
Die aktuelle Lancet-Psychiatry-Studie liefert wichtige Diskussionsansätze, doch ihre pauschale Ablehnung von Cannabis bei psychischen Erkrankungen greift zu kurz. Methodologische Schwächen der Metastudie wie zum Beipiel die Vermischung gegensätzlicher Wirkstoffe, die sehr geringe Patientenzahl der eingeschlossenen Studien, und das Ausblenden anderer relevanter Studien unterminieren die Aussagekraft.
Weitere, in der Meanalyse ignorierte klinische Studien, Real-World-Daten und konkrete RCTs zu CBD bei sozialer Angststörung zeigen, dass medizinisches Cannabis bzw. Medikamente auf Basis von Cannabinoiden für viele Betroffenen durchaus eine wertvolle Behandlungsoption bei manchen psychischen Störungen sein könnte.
Rechtlicher Hinweis
Dieser Artikel dient ausschließlich der allgemeinen Information und ersetzt keine medizinische Beratung. Die Anwendung von Cannabisprodukten zu therapeutischen Zwecken sollte nur in Absprache mit qualifiziertem medizinischem Fachpersonal erfolgen. Es wird keine Haftung für Schäden oder Nebenwirkungen übernommen, die durch unsachgemäßen Gebrauch entstehen können. Weder werden Heil- oder Wirkversprechen gegeben, noch soll die Nutzung ohne ärztlichen Rat angeregt werden. Nutzer sind verpflichtet, die in ihrer Region geltenden gesetzlichen Bestimmungen zu beachten und eigenverantwortlich zu handeln.
Quellen
- Handelsblatt (2026): Studie: Kaum Nutzen von Cannabis bei psychischen Leiden. https://www.handelsblatt.com/dpa/psychische-krankheiten-studie-kaum-nutzen-von-cannabis-bei-psychischen-leiden/100209010.html (Abgerufen am 18.03.2026)
- Wilson, J. u. a. (2026): The efficacy and safety of cannabinoids for the treatment of mental disorders and substance use disorders: a systematic review and meta-analysis. The Lancet Psychiatry. DOI: https://doi.org/10.1016/S2215-0366(26)00015-5
- Pharmazeutische Zeitung (2026): Kaum Evidenz für Cannabis bei psychischen Erkrankungen. https://www.pharmazeutische-zeitung.de/kaum-evidenz-fuer-cannabis-bei-psychischen-erkrankungen-163686/ (Abgerufen am 18.03.2026)
- Vandrey, R., Cooper, Z. und Kansagara, D. (2026): Zitiert in: Sparse evidence for cannabis to treat mental health conditions highlights research gap. NPR, 17. März 2026. https://www.npr.org/2026/03/17/nx-s1-5750489/cannabis-research-mental-health (Abgerufen am 18.03.2026)
- Wilson, J. (2026): Zitiert in: Scientists say marijuana doesn’t ease anxiety or other mental health conditions. CNN, 16. März 2026. https://www.cnn.com/2026/03/16/health/marijuana-mental-health-wellness (Abgerufen am 18.03.2026)
- Müller-Vahl, K. R. u. a. (2022): Implications for blinding in clinical trials with THC-containing cannabinoids based on the CANNA-TICS trial. Frontiers in Neuroscience 16. DOI: https://doi.org/10.3389/fnins.2022.793703
- National Academies of Sciences, Engineering, and Medicine (2017): The Health Effects of Cannabis and Cannabinoids. Chapter 15. https://www.ncbi.nlm.nih.gov/books/NBK425757/
- Schlag, A. K. u. a. (2022): The value of real world evidence: The case of medical cannabis. Frontiers in Psychiatry 13. DOI: https://doi.org/10.3389/fpsyt.2022.1027159
- Müller-Vahl, K. R. u. a. (2023): CANNA-TICS: Efficacy and safety of oral treatment with nabiximols in adults with chronic tic disorders. Psychiatry Research 323, 115135. DOI: https://doi.org/10.1016/j.psychres.2023.115135
- Crippa, J. A. S. u. a. (2011): Neural basis of anxiolytic effects of cannabidiol (CBD) in generalized social anxiety disorder. Journal of Psychopharmacology 25 (1), S. 121–130. DOI: https://doi.org/10.1177/0269881110379283
- Bergamaschi, M. M. u. a. (2011): Cannabidiol Reduces the Anxiety Induced by Simulated Public Speaking in Treatment-Naïve Social Phobia Patients. Neuropsychopharmacology 36, S. 1219–1226. DOI: https://doi.org/10.1038/npp.2011.6
- Masataka, N. (2019): Anxiolytic Effects of Repeated Cannabidiol Treatment in Teenagers With Social Anxiety Disorders. Frontiers in Psychology 10, 2466. DOI: https://doi.org/10.3389/fpsyg.2019.02466
- Kayser, R. R. u. a. (2021): Systematic literature review of human studies assessing the efficacy of cannabidiol for social anxiety. Psychiatry Research Communications 1 (2). DOI: https://doi.org/10.1016/j.psycom.2021.100003
- Müller-Vahl, K. R. u. a. (2003): Delta 9-tetrahydrocannabinol (THC) is effective in the treatment of tics in Tourette syndrome: a 6-week randomized trial. Journal of Clinical Psychiatry 64 (4), S. 459–465. DOI: https://doi.org/10.4088/jcp.v64n0417
- Datta, A. u. a. (2025): UK medical cannabis registry: an updated clinical outcomes analysis of patients with post-traumatic stress disorder. Expert Review of Neurotherapeutics. DOI: https://doi.org/10.1080/14737175.2025.2490539
- Mangoo, S. u. a. (2022): Assessment of clinical outcomes of medicinal cannabis therapy for depression. Expert Review of Clinical Pharmacology. DOI: https://doi.org/10.1080/14737175.2022.2161894
- De Bode, N. u. a. (2025): The differential effects of medicinal cannabis on mental health: A systematic review. Clinical Psychology Review 118. DOI: https://doi.org/10.1016/j.cpr.2025.102581
- Multidisciplinary Association for Psychedelic Studies (2024): Phase 2 Study of Cannabis for Veterans with PTSD (MJP2). https://maps.org/marijuana/mjp2/ (Abgerufen am 18.03.2026)
- Seitz, N.-N. u. a. (2022): The Use of Psychoactive Substances in Germany. Deutsches Ärzteblatt International 119, S. 527–534. DOI: https://doi.org/10.3238/arztebl.m2022.0244
- Krowartz, E. M. u. a. (2025): Beyond the hype – who uses cannabidiol for self-medication and why. Journal of Cannabis Research. DOI: https://doi.org/10.1186/s42238-025-00341-4